Hai ngày sau đó, tình trạng trở nặng, người bệnh sốt cao, khó thở nhiều, lừ đừ, tình trạng tiêu chảy vẫn tiếp diễn. Ngày thứ 3, bệnh nhân được nhập viện cấp cứu tại Bệnh viện Gia An 115 (TP.HCM).
Sốc nhiễm trùng, nhiễm trùng huyết, tiên lượng rất nặng
Ngày 16.5, thạc sĩ – bác sĩ chuyên khoa 2 Trần Thanh Sang, Trưởng khoa Hồi sức tích cực và Chống độc, Bệnh viện Gia An 115, cho biết bệnh nhân nhập viện trong tình trạng sốt cao 39,5 độ C, thở nhanh nông 30 lần/phút, mạch nhanh 160 lần/phút, người lừ đừ, tiếp xúc chậm.
Tại đây, người bệnh được chẩn đoán sốc nhiễm trùng, nhồi máu cơ tim cấp, nhiễm trùng huyết, nhiễm trùng đường ruột, đái tháo đường loại 2 có nhiễm toan ceton, tăng huyết áp và suy thận cấp, tiên lượng rất nặng. Ngay lập tức, bệnh nhân được cho thở oxy dòng cao qua mũi và chuyển lên khoa Hồi sức tích cực và Chống độc (ICU).
Tại khoa ICU, các bác sĩ nhanh chóng điều trị tích cực với các thuốc vận mạch, kháng sinh, giảm đau, insulin, thuốc điều trị tiêu chảy… theo dõi sát sao các dấu hiệu sinh tồn của người bệnh. Tình trạng vẫn diễn tiến xấu, các bác sĩ phải tiến hành lọc máu liên tục cấp cứu. Theo dõi sát quá trình lọc máu, các bác sĩ phát hiện người bệnh có các dấu hiệu của rối loạn đông máu nên phải kết hợp truyền tiểu cầu và huyết tương. Trong khi đang lọc máu, các bác sĩ phát hiện người bệnh thở gấp hơn (40 lần/phút), buộc phải đặt nội khí quản cho bệnh nhân thở máy.
Ngày hôm sau, người bệnh vẫn tiếp tục sốt cao, mạch nhanh, rối loạn nhịp, suy đa cơ quan, hôn mê… Nghi ngờ các triệu chứng của một cơn bão giáp, các bác sĩ xét nghiệm chức năng giáp của người bệnh và kết quả cho thấy bệnh nhân bị cường giáp nặng.
Theo bác sĩ Sang, cơn bão giáp thường hiếm khi xảy ra nhưng là tình trạng cấp cứu nghiêm trọng đe dọa tính mạng của người bệnh. Nguy cơ tử vong càng cao hơn khi bệnh nhân cao tuổi, lại đang ở trong thế “ngàn cân treo sợi tóc” với hàng loạt biến chứng nghiêm trọng khác.
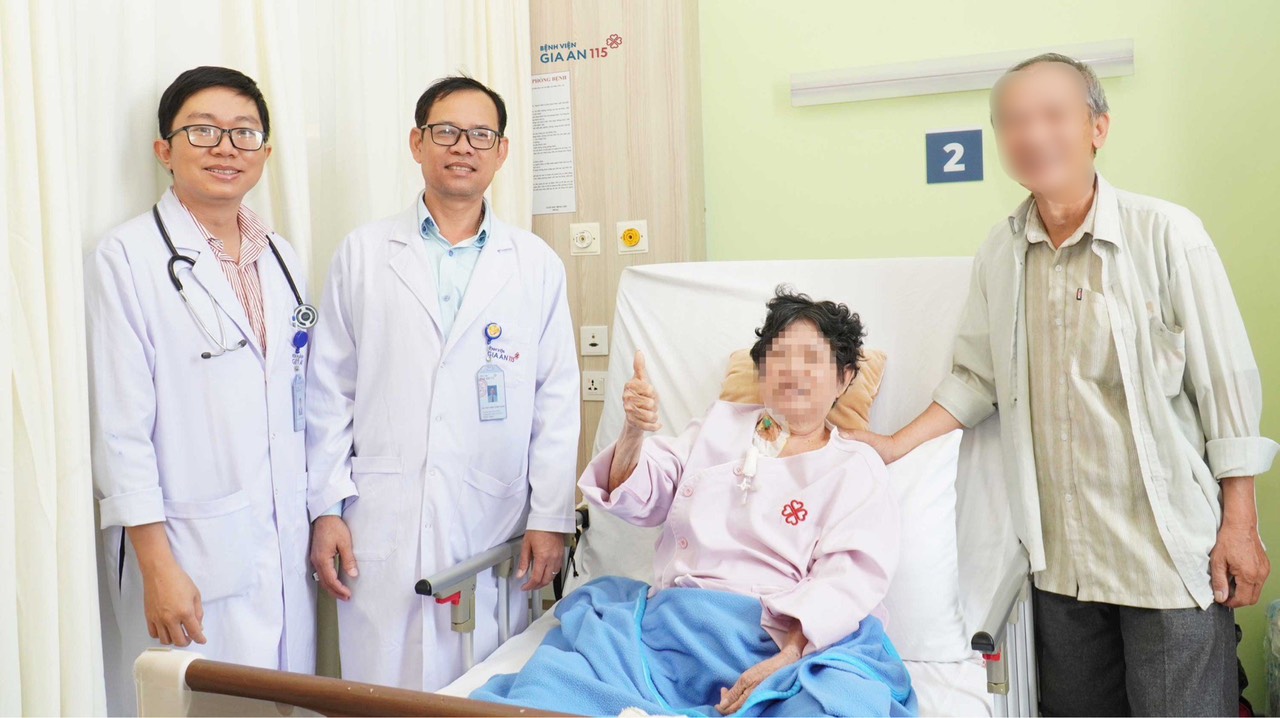
Người bệnh hồi phục sau gần 1 tháng điều trị tích cực
Lọc máu liên tục, thay huyết tương
“Trong 10 ngày đầu nhập viện, người bệnh phải lọc máu liên tục 4 lần và lọc máu thay huyết tương 2 lần, thở máy qua nội khí quản, tiên lượng rất nặng giữa lằn ranh sinh tử. Vừa theo dõi sát sao người bệnh từng phút, từng giây, các bác sĩ vừa phải động viên người nhà bình tâm, kiên cường để có thể chung tay giành lấy sự sống cho người bệnh”, bác sĩ Sang chia sẻ.
Ngoài ra, biết được hoàn cảnh gia đình bệnh nhân khó khăn, Ban Giám đốc bệnh viện đã quyết định hỗ trợ một phần chi phí tiền giường cho người bệnh trong suốt thời gian điều trị nhằm giảm bớt áp lực về tài chính cho gia đình.
Ngày thứ 12 sau nhập viện, người bệnh được nhận định đã thoát khỏi “cửa tử” nhưng vẫn tiếp tục được điều trị tích cực tại khoa ICU. Tình trạng dần cải thiện, bệnh nhân được rút ống nội khí quản ngưng thở máy, chuyển sang thở HFNC (oxy lưu lượng cao), sau đó rút ống thông dạ dày để tập ăn đường miệng.
Đến ngày thứ 21, các tình trạng bão giáp, sốc nhiễm trùng, nhiễm trùng huyết, nhiễm toan ceton đều tạm ổn, các cơ quan trong cơ thể được phục hồi, người bệnh được chuyển từ khoa ICU sang khoa Nội Tim mạch – Tim mạch can thiệp để tiếp tục điều trị nội khoa các bệnh lý tim mạch và các bệnh lý nền khác.
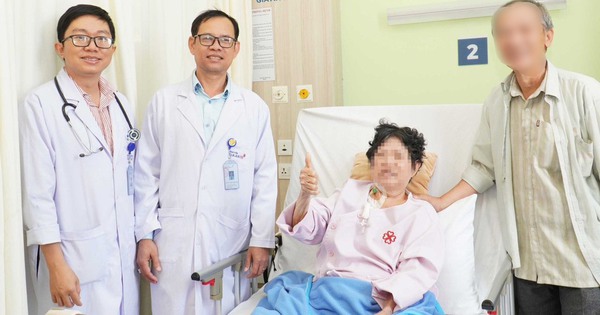
Sau 26 ngày nhập viện và được điều trị tích cực, người bệnh xuất viện trong niềm vui mừng của gia đình.